Sommaire
ToggleLe syndrome d’Ekbom, ou délire d’infestation parasitaire, est une pathologie psychiatrique rare mais profondément invalidante.
Le patient est convaincu, de manière inébranlable, d’avoir la peau infestée d’insectes, de parasites ou de vers, alors qu’aucun examen médical ne confirme cette infestation. Ce n’est pas une peur passagère ni une anxiété ordinaire : c’est un délire, au sens clinique strict du terme : une conviction absolue, imperméable à toute preuve contraire.
Pourtant, ces patients consultent rarement un psychiatre en première intention. Ils errent pendant des mois, parfois des années, entre dermatologues, infectiologues et médecins généralistes, dans une quête épuisante de reconnaissance de leur souffrance.
Comprendre ce syndrome, c’est d’abord comprendre pourquoi il est si difficile à saisir et à soigner.
📣 Points clés :
- Le syndrome d’Ekbom est un délire monothématique : la conviction d’infestation parasitaire est absolue, inébranlable et imperméable à toute preuve contraire.
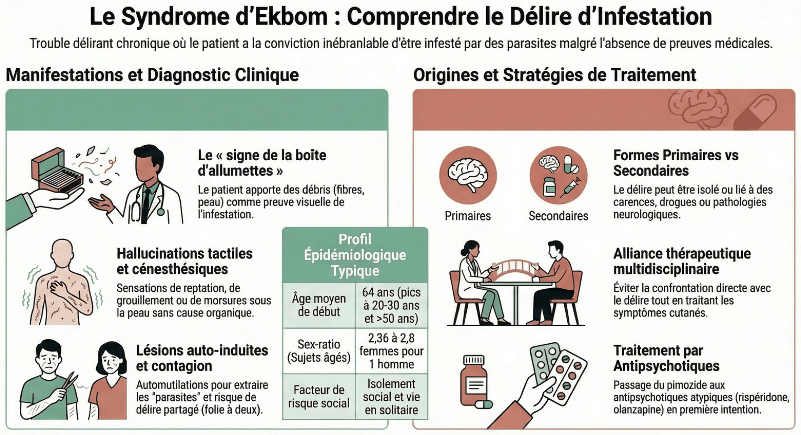
- Il touche deux populations distinctes : les 20-30 ans (sex-ratio égal) et les plus de 50 ans (majoritairement des femmes).
- Le « signe de la boîte d’allumettes » = apport de débris cutanés comme preuves, est pathognomonique.
- 90 % des patients consultent d’abord un médecin autre que psychiatre ; le diagnostic est souvent posé après des années d’errance médicale.
- La distinction entre forme primaire (délire isolé) et secondaire (organique, toxique ou psychiatrique) est cruciale : elle conditionne entièrement la prise en charge.
- Le traitement repose sur les antipsychotiques atypiques, mais aucun n’a d’AMM dans cette indication. L’alliance thérapeutique est le premier obstacle à surmonter.
Qu'est-ce que le syndrome d'Ekbom ? Définition et historique
Le terme « syndrome d’Ekbom » rend hommage au neuropsychiatre suédois Karl Axel Ekbom, qui en 1938 décrivit pour la première fois sept cas cliniques sous le nom de « délire dermatozoïque » et plaida pour son autonomie nosographique.
Mais l’histoire de ce trouble est plus ancienne.
Dès 1894, le dermatologue français G. Thibierge décrivait les « acarophobes » : des patients convaincus d’être envahis par des acariens, en mettant l’accent sur la dimension phobique et obsessionnelle du phénomène.
En 1928, McNamara évoqua pour la première fois le mécanisme hallucinatoire du délire.
Puis en 1930, Mallet et Male insistèrent sur le caractère cénesthésique des sensations, pouvant s’associer à des hallucinations visuelles.
Borel et Ey, en 1932, parlaient d’« obsession hallucinatoire zoopathique ».
Ce cheminement historique illustre bien ce qui fait la complexité du syndrome d’Ekbom : il se situe à la croisée de plusieurs cadres nosographiques, oscillant entre phobie, obsession, psychose et hypocondrie selon les auteurs et les époques.
Aujourd’hui, les classifications internationales ont tranché :
👉 Le DSM-IV-TR le classe dans les troubles délirants de type somatique (97.1), à thématique d’infestation parasitaire.
👉 La CIM-10 le rattache aux troubles délirants persistants (F22).
Épidémiologie : qui est concerné ?
L’incidence du syndrome d’Ekbom est difficile à estimer précisément, la majorité des données reposant sur des séries de cas isolés. On retient généralement une incidence annuelle d’environ 0,3 pour mille.
Contrairement à l’idée reçue d’un trouble exclusivement féminin et gériatrique, la distribution est en réalité bimodale :
- Un premier pic entre 20 et 30 ans, avec un sex-ratio égal entre hommes et femmes.
- Un second pic après 50 ans, nettement dominant, avec un âge moyen de début à 64 ans et une prédominance féminine marquée (2,36 à 2,8 femmes pour 1 homme).
Parmi les facteurs de risque associés, on note :
- L’isolement social et le fait de vivre seul.
- Une personnalité paranoïaque prémorbide.
- Une durée d’évolution moyenne de trois ans avant prise en charge psychiatrique.
Fait notable : 90 % des patients consultent d’abord des médecins non-psychiatres, exprimant une résistance marquée à toute psychiatrisation de leurs symptômes.
Manifestations cliniques : comment se présente le syndrome d'Ekbom ?
Les hallucinations tactiles et cénesthésiques
Le tableau clinique est dominé par des hallucinations tactiles : sensations de reptation, de grouillements, de morsures ou de piqûres sous ou sur la peau. Ces perceptions sont vécues comme parfaitement réelles.
Dans certaines formes, elles peuvent être remplacées par des hallucinations cénesthésiques (sensations internes) ou même auditives (le patient perçoit des bourdonnements émanant de l’intérieur de son corps).
Le signe de la boîte d’allumettes
Signe pathognomonique du syndrome d’Ekbom, le « signe de la boîte d’allumettes » (ou matchbox sign) consiste en l’apport par le patient de « preuves » de l’infestation : débris cutanés, squames, fibres, cheveux ou lambeaux cutanés conservés dans un petit récipient. Ce comportement traduit à la fois la conviction délirante et la détresse émotionnelle intense qui l’accompagne.
Les lésions auto-induites
En tentant d’extraire les parasites imaginaires, les patients se blessent parfois gravement : utilisation de pinces, de lames ou de produits désinfectants toxiques, générant des ulcérations cutanées parfois sévères. Ces lésions constituent souvent la raison première de la consultation dermatologique.
La folie à deux (et à trois)
Dans 10 à 20 % des cas, le délire est partagé par un proche vivant sous le même toit : conjoint, enfant. Ce phénomène de folie à deux (ou folie induite) s’expliquerait par le caractère contagieux du prurit psychogène et la crédibilité de la thématique délirante.
Classification étiologique : formes primaire et secondaire
Le syndrome d’Ekbom primaire
Dans sa forme primaire, telle que décrite par Ekbom, le délire est monothématique et isolé : les hallucinations sont limitées à la sphère cutanée et il n’existe pas d’autre trouble psychiatrique ou organique identifiable. C’est cette forme qui bénéficie d’une reconnaissance nosographique propre.
Le syndrome d’Ekbom secondaire
La forme secondaire serait en réalité la plus fréquente selon certaines méta-analyses. Le délire d’infestation y constitue un symptôme parmi d’autres, dans un tableau plus large.
Causes organiques générales
Un bilan somatique rigoureux est indispensable. Les étiologies à éliminer en priorité sont :
- Carences : vitamine B12, fer, folates
- Insuffisance rénale ou hépatique, ictère
- Anémie
- Infections virales : VIH, hépatites
- Diabète
Ces pathologies partagent la capacité d’induire prurits et dysesthésies cutanées, des symptômes qui peuvent alimenter ou déclencher l’élaboration délirante.
Causes organiques cérébrales
Les démences, tumeurs cérébrales, infarctus (AVC), méningites et certaines épilepsies partielles frontales peuvent se manifester par un syndrome d’Ekbom et nécessitent des investigations neurologiques orientées.
Causes iatrogènes et toxiques
Des cas sont rapportés en lien avec :
- L’usage de cocaïne, méthamphétamines, chloral
- Le sevrage alcoolique (delirium tremens avec zoopsies)
- Une corticothérapie
- Certains inhibiteurs de recapture de la sérotonine (cas répertorié avec escitalopram, mais très rare)
Causes psychiatriques
Le délire d’infestation peut s’inscrire dans :
- Une schizophrénie (environ 10 % des cas secondaires), le polymorphisme délirant, la richesse hallucinatoire et les symptômes de désorganisation permettent alors de trancher
- Un épisode dépressif avec caractéristiques psychotiques : quand le délire est vécu comme un châtiment mérité, accompagné d’une tristesse de l’humeur et d’une peur culpabilisante d’être contagieux pour les proches
- Un autre trouble psychotique
Diagnostics différentiels : les pièges à éviter
C’est ici que réside toute la subtilité clinique du syndrome d’Ekbom. Plusieurs diagnostics doivent être activement écartés :
| Diagnostic | Élément discriminant |
|---|---|
| Véritable ectoparasitose (gale, poux) | Prélèvements cutanés positifs, entourage atteint |
| Hypocondrie (F45.2) | Insight conservé, doute possible, pas de conviction absolue |
| TOC avec obsessions de contamination (F42.x) | Insight partiel, ego-dystonique, rituels compulsifs |
| Trouble factice (F68) | Simulation consciente de lésions pour obtenir des soins |
| Schizophrénie | Délire polymorphe, hallucinations plurimodales, désorganisation |
| Épisode dépressif psychotique (mélancolie délirante) | Thème de culpabilité, tristesse de fond, anhédonie |
| Démence | Contexte cognitif déficitaire, âge avancé |
Le critère discriminant central entre le syndrome d’Ekbom primaire, l’hypocondrie et le TOC est le degré d’insight : dans ces deux derniers, les patients conservent un doute sur la réalité de leur trouble. Dans le syndrome d’Ekbom, la conviction est totale et inébranlable.

🎬 Le syndrome d’Ekbom au cinéma
Dans Bug de William Friedkin (2006), deux personnages en viennent progressivement à se persuader qu’ils sont infestés de puces invisibles. Leur chambre se transforme peu à peu en une véritable forteresse tapissée de papiers et saturée d’insecticides, censés enrayer la prolifération des parasites. Le film met en scène cette descente dans la décompensation délirante, caractéristique de ce qu’on appelle une “folie à deux”, où le délire de l’un finit par contaminer celui qui partage son quotidien.
Hypothèses physiopathologiques
La physiopathologie du syndrome d’Ekbom reste partiellement élucidée. Trois grandes hypothèses sont avancées.
L’hypothèse dopaminergique
L’efficacité des antipsychotiques plaide en faveur d’une hyper-dopaminergie au niveau limbique et d’une implication des récepteurs D2 dans la genèse du délire. La diminution naturelle de la densité du transporteur strié de la dopamine avec l’âge (6 à 8 % par décade) expliquerait par ailleurs la prévalence plus élevée du trouble après 50 ans.
L’hypothèse des récepteurs opiacés
L’efficacité spécifique du pimozide, qui est à la fois antagoniste des récepteurs dopaminergiques D2 et des récepteurs opiacés centraux, a conduit certains auteurs à proposer un rôle des récepteurs opiacés dans la régulation des sensations de prurit et de fourmillement pathologique.
L’hypothèse vasculaire et perfusionnelle
Des études en tomographie d’émission monophotonique (SPECT) ont mis en évidence une hypoperfusion des lobes temporal et pariétal gauches concomitante des épisodes délirants, réversible après traitement. Cette observation a conduit à suggérer que l’efficacité partielle des antidépresseurs ISRS dans certains cas pourrait s’expliquer par leur effet antiagrégant et une normalisation secondaire de la perfusion cérébrale.
Traitement et prise en charge
La prise en charge du syndrome d’Ekbom est reconnue comme l’une des plus difficiles en psychiatrie. Le premier obstacle est l’alliance thérapeutique : les patients perçoivent la psychiatrisation de leurs symptômes comme une humiliation et un déni de leur souffrance.
Principes généraux
- Ne jamais confronter directement le patient à la fausseté de son délire en début de prise en charge : cette approche rompt l’alliance sans bénéfice thérapeutique. L’idée est de l’amener à se décaler de son délire petit à petit.
- Prendre en charge les symptômes cutanés comme point d’entrée de la relation : une approche psychodermatologique associant dermatologue et psychiatre reste le modèle idéal.
- Traiter les complications anxieuses ou dépressives en premier : elles représentent un levier thérapeutique précieux pour construire la confiance.
Pharmacologie
Le pimozide (2 à 8 mg/j) reste la molécule disposant du meilleur niveau de preuves historique. Dans la méta-analyse de Trabert portant sur 1 223 cas, le taux de rémission est passé de 33,9 % avant les années 1960 à 51,9 % après l’introduction des neuroleptiques de première génération, avec une efficacité supérieure du pimozide. Cependant, ses effets secondaires (allongement du QT, effets extrapyramidaux) ont conduit à revoir sa place en première intention.
Aujourd’hui, les antipsychotiques atypiques de seconde génération sont privilégiés :
- Rispéridone : la plus utilisée,
- Olanzapine : réponses satisfaisantes rapportées
- Quétiapine et aripiprazole : cas documentés
⚠️ À noter : aucun antipsychotique de première ou de seconde génération n’a démontré son efficacité dans un essai randomisé en double aveugle contre placebo dans cette indication. Toutes les prescriptions se font hors AMM.
Des cas isolés de réponse aux antidépresseurs et à l’électroconvulsivothérapie (ECT) ont également été rapportés, principalement dans les formes secondaires à un épisode dépressif.
Bilan recommandé
Lepping et Freudenmann recommandent, lors du diagnostic, d’associer systématiquement :
- Une biopsie cutanée
- Une IRM cérébrale
- Un bilan neuropsychologique
FAQ — Questions fréquentes sur le syndrome d'Ekbom
Le syndrome d’Ekbom est-il une maladie grave ?
Oui, au sens de son impact sur la qualité de vie. Des cas de suicide et de comportements auto-destructeurs graves (incendie du domicile, automutilations sévères) ont été rapportés. Le pronostic est lié à la précocité du diagnostic et à la qualité de l’alliance thérapeutique.
Peut-on guérir du syndrome d’Ekbom ?
Une rémission est possible, notamment sous antipsychotiques atypiques. La durée d’évolution moyenne avant prise en charge étant de trois ans, une détection précoce améliore significativement le pronostic.
Faut-il hospitaliser un patient atteint du syndrome d’Ekbom ?
Pas systématiquement. L’hospitalisation peut être indiquée en cas de danger pour le patient ou son entourage, ou pour initier un traitement dans un contexte de résistance totale aux soins ambulatoires.
Quel médecin consulter en premier ?
Dans les faits, ces patients consultent d’abord des dermatologues. Une coordination entre dermatologue et psychiatre, dans une approche pluridisciplinaire reste le modèle le plus efficace.
Conclusion
Le syndrome d’Ekbom illustre parfaitement la complexité des frontières entre psychiatrie, dermatologie et neurologie.
Délire monothématique par excellence, il défie les classifications par son caractère trans-nosographique, résiste à la prise en charge par sa nature même (conviction du patient que sa souffrance est somatique), et demeure insuffisamment étudié faute d’essais thérapeutiques rigoureux.
Pour le clinicien, la clé réside dans une double compétence : la rigueur diagnostique pour ne pas manquer une cause secondaire traitable, et la finesse relationnelle pour construire, patiemment, l’alliance sans laquelle aucun traitement ne peut s’amorcer.
📚 Sources :
- Berhili, N., Bout, A., Hlal, H., Aarab, C., Aalouane, R., & Rammouz, I. (2016). Syndrome d’Ekbom : réflexions sur les cadres nosographiques. L’Information psychiatrique, 92(5), 409-413.
- Bourée, P., & Pérignon, A. (2001). Le syndrome d’Ekbom : un diagnostic différentiel des ectoparasitoses. Revue Française des Laboratoires, (338), 73-74.
- Graffin, B., Cinquetti, G., Pluvinage, N., Mohamed, S., Carassou, P., Loisette, P., Salles, Y., Wybrecht, D., Banal, F., & Alla, P. (2008). Un syndrome d’Ekbom atypique : l’épilepsie frontale. La Revue de Médecine Interne, 29S, S351.
- Moroge, S., Paul, F., Milan, C., Gignoux-Froment, F., & Pilard, M. (2013). Statut nosologique du syndrome d’Ekbom : à propos d’un cas. Annales Médico-Psychologiques, 171(6), 405-409.
- Ouédraogo, N.-A., Korsaga/Somé, N.-N., Nanema, D., Ouédraogo, M.-S., Zéba Lompo, S., Tapsoba, G.-P., Traoré, F., Bamoko, A., Kaboret, N., Barro-Traoré, F., Niamba, P., & Traoré, A. (2019). Syndrome d’Ekbom ou parasitose délirante : trois cas à Ouagadougou, Burkina Faso. Annales de Dermatologie et de Vénéréologie, 146(11), 711-715.
- Sarre, M. E., Richard-Devantoy, S., Martin, L., & Leclech, C. (2011). Le syndrome d’Ekbom : la face cachée d’un antidépresseur ! Annales de Dermatologie et de Vénéréologie, 138(12S), 187.



